Spis treści
Co to jest rezonans magnetyczny kolana i jakie ma znaczenie?
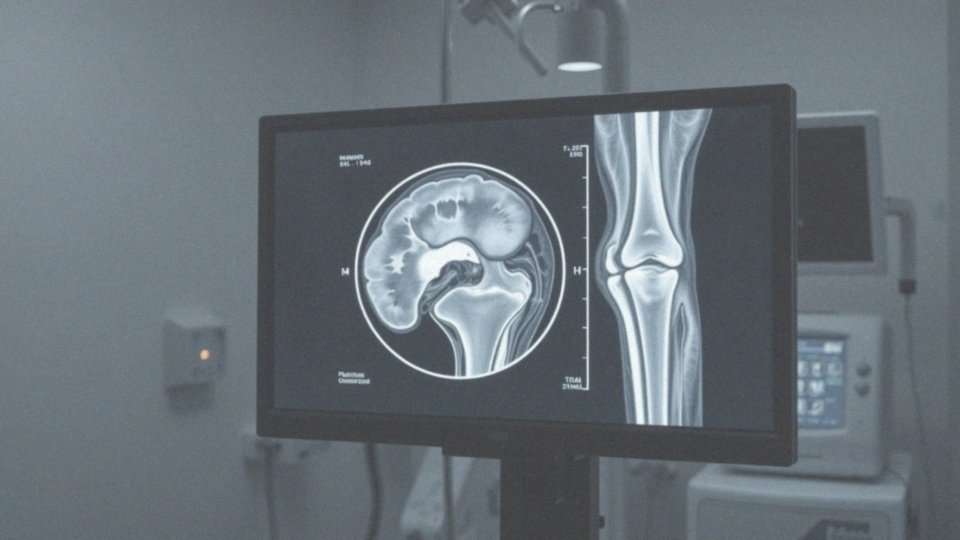
Rezonans magnetyczny kolana to nowoczesne badanie, które dostarcza szczegółowych obrazów stawu kolanowego. W jego trakcie wykorzystuje się mocne pole magnetyczne oraz fale radiowe, co sprawia, że jest ono nietoksyczne i nieinwazyjne. Taki sposób diagnostyki pozwala lekarzom dokładnie ocenić tkanki miękkie, takie jak:
- łąkotki,
- więzadła,
- chrząstka,
- kości.
Badanie to jest niezwykle istotne w diagnostyce uszkodzeń, stanów zapalnych oraz zmian degeneracyjnych, umożliwiając jednoznaczne zidentyfikowanie problemów w obrębie stawu kolanowego. To ma szczególne znaczenie w przypadku urazów sportowych, jak również dolegliwości związanych z wiekiem. Szczegółowe obrazy uzyskane podczas rezonansu magnetycznego są nieocenione, gdyż pomagają lekarzom ocenić stan stawów oraz podjąć właściwe decyzje dotyczące dalszego leczenia. Dzięki temu pacjenci mają szansę na szybszy powrót do zdrowia. Badania obrazowe, takie jak rezonans, odgrywają kluczową rolę w pełnym procesie diagnostyki oraz wspierają skuteczną rehabilitację i leczenie urazów kolana. Warto zwrócić uwagę na to, że silne pole magnetyczne nie emituje promieniowania, co sprawia, że ta metoda jest bezpieczna dla pacjentów, którzy pragną dokładniej ocenić stan swojego zdrowia.
Jakie są korzyści z wykonania rezonansu magnetycznego przy bólach kolana?
Rezonans magnetyczny kolana jest niezwykle istotny, zwłaszcza gdy odczuwasz dyskomfort w stawie. To badanie umożliwia precyzyjne określenie źródła problemów, co jest kluczowe dla diagnozowania:
- uszkodzeń więzadeł,
- łąkotek,
- zmian degeneracyjnych.
Dzięki szczegółowym obrazom lekarze mogą oszacować stopień uszkodzeń. Taka informacja odgrywa istotną rolę w planowaniu przyszłego leczenia, zarówno metodami zachowawczymi, jak i operacyjnymi. Dodatkowo, rezonans magnetyczny umożliwia wykluczenie innych potencjalnych przyczyn bólu, takich jak:
- guzy,
- stany zapalne,
co przyspiesza cały proces diagnostyczny. Szybka analiza zdrowia pacjenta pozwala skuteczniej podejmować decyzje terapeutyczne. Co więcej, badanie to stanowi doskonałe narzędzie do monitorowania zmian w strukturze stawu, co jest cenne dla oceny efektów rehabilitacji. Ostatecznie, wykorzystanie rezonansu może znacznie przyspieszyć powrót pacjenta do pełnej sprawności.
Jakie są wskazania do wykonania rezonansu magnetycznego kolana?
Rezonans magnetyczny kolana jest przeprowadzany w różnych kontekstach klinicznych. Najczęstszym powodem jego wykonania jest przewlekły ból stawu kolanowego o nieznanej etiologii. Na przykład, gdy istnieje podejrzenie:
- uszkodzenia łąkotek,
- zerwania więzadła krzyżowego przedniego (ACL).
Konieczne jest potwierdzenie tego za pomocą badania obrazowego. Istotne objawy, takie jak:
- opuchlizna,
- ograniczona ruchomość,
- uczucie przeskakiwania w stawie,
- zablokowanie ruchu kolana,
- kontuzje związane z aktywnością fizyczną.
także sugerują, że warto zlecić rezonans. Rezonans magnetyczny jest również zalecany w przypadkach, kiedy istnieje podejrzenie zmian zwyrodnieniowych lub chorób zapalnych stawów. To badanie odgrywa istotną rolę w monitorowaniu stanu kolana po różnych operacjach, takich jak artroskopia czy rekonstrukcja ACL. W sytuacjach, w których tradycyjne metody diagnostyczne, jak RTG lub USG, nie dostarczają pełnych informacji, rezonans staje się nieocenionym narzędziem precyzyjnej oceny stanu kolana. Takie dane umożliwiają lekarzom formułowanie dokładniejszych diagnoz oraz planów terapeutycznych dla pacjentów.
Jakie przeciwwskazania mogą wystąpić przy rezonansie magnetycznym kolana?
Przed przystąpieniem do rezonansu magnetycznego kolana warto zwrócić uwagę na kilka istotnych przeciwwskazań. Na przykład:
- metalowe implanty takie jak rozruszniki serca, implanty słuchowe czy klipsy naczyniowe mogą zakłócać działanie pola magnetycznego urządzenia, co niesie za sobą znaczne ryzyko dla zdrowia,
- ciąża, szczególnie w pierwszym trymestrze,
- klaustrofobia, która czasem wymaga podania środków uspokajających przed badaniem,
- ciężka niewydolność nerek, co w wielu przypadkach uniemożliwia zastosowanie kontrastu,
- alergia na gadolinowe środki kontrastowe może całkowicie wykluczać wykonanie niektórych badań obrazowych,
- niestabilne stany kliniczne pacjenta, które mogą stanowić przeszkodę w przeprowadzeniu rezonansu.
Z tego powodu niezwykle ważne jest, aby pacjenci informowali lekarzy o wszelkich metalowych przedmiotach w ich ciele oraz o aktualnym stanie zdrowia. Dzięki takiej komunikacji można zredukować ryzyko związane z badaniem. Bezpieczne wykonanie rezonansu magnetycznego kolana wymaga uwzględnienia powyższych kwestii oraz współpracy między pacjentem a zespołem medycznym.
Jak wygląda badanie rezonansu magnetycznego kolana?
Rezonans magnetyczny kolana to procedura, która nie wymaga ingerencji w ciało i jest całkowicie bezbolesna. Umożliwia uzyskanie szczegółowych obrazów stawu. Pacjent leży na stole, który następnie przesuwa się do wnętrza aparatu. Ważne jest, aby w trakcie badania zachować całkowitą nieruchomość, ponieważ każdy ruch może zakłócić jakość zdjęć.
W trakcie badania pacjent może usłyszeć głośne odgłosy, takie jak stukanie czy piski, dlatego często proponowane są słuchawki lub zatyczki do uszu, aby zwiększyć komfort. Samo badanie trwa zazwyczaj od 30 do 60 minut, co zależy od tego, jak szeroki jest zakres analizy.
W niektórych sytuacjach może zajść potrzeba podania środka kontrastowego dożylnie, co ma na celu poprawienie widoczności struktur znajdujących się wewnątrz kolana oraz umożliwienie dokładniejszej diagnozy uszkodzeń. Po zakończeniu badania pacjent nie wymaga rekonwalescencji i może powrócić do swoich codziennych aktywności.
Obraz uzyskany z rezonansu magnetycznego stanowi cenne narzędzie w diagnozowaniu uszkodzeń łąkotek, więzadeł oraz tkanek miękkich stawu. Dzięki temu lekarze zyskują możliwość podejmowania lepszych decyzji terapeutycznych, co ma szczególne znaczenie w przypadku urazów sportowych i stanów zapalnych. Ta skuteczna metoda badawcza przyczynia się do szybszej diagnozy oraz efektywnego leczenia, co z kolei przyspiesza proces powrotu pacjenta do zdrowia.
Jakie aspekty są brane pod uwagę podczas diagnozowania uszkodzeń łąkotek?
Podczas diagnozowania uszkodzeń łąkotek uwzględnia się wiele istotnych aspektów. Na początku lekarz przeprowadza wywiad z pacjentem, aby poznać szczegóły dotyczące urazu. Pytania dotyczą m.in.:
- charakteru bólu,
- obrzęku,
- ograniczeń w zakresie ruchomości kolana.
Kolejnym krokiem jest badanie fizykalne. W jego ramach stosowane są różnorodne testy kliniczne, takie jak:
- test McMurraya,
- test Apleya,
- objaw Payra.
Już wyniki tych badań mogą nasuwać podejrzenia o uszkodzenie łąkotki. Rezonans magnetyczny kolana (MR) stanowi ważne narzędzie w procesie diagnostycznym, pozwalając na precyzyjną ocenę struktury łąkotek oraz określenie miejsca i rodzaju uszkodzenia. Obrazy uzyskane podczas tego badania mogą także ujawniać inne problemy, w tym uszkodzenia więzadeł lub zmiany degeneracyjne. Dzięki rezonansem możliwa jest również ocena stabilności stawu kolanowego. Co więcej, uwzględnienie ogólnego stanu zdrowia pacjenta jest kluczowe. Pewne schorzenia mogą bowiem mieć wpływ na wybór metod diagnostycznych oraz strategii leczenia. Te wszystkie elementy tworzą pełny obraz kondycji kolana, co ułatwia podjęcie skutecznych decyzji terapeutycznych.
Jak rezonans magnetyczny diagnozuje uszkodzenia łąkotki?
Rezonans magnetyczny kolana stanowi niezwykle skuteczną metodę diagnozowania uszkodzeń łąkotki. Wykorzystuje on potężne pole magnetyczne oraz fale radiowe, które pozwalają uzyskać wyjątkowo szczegółowe obrazy stawu. To badanie umożliwia dokładną wizualizację łąkotek oraz ich szczegółową ocenę pod względem integralności.
Uszkodzenia, takie jak:
- pęknięcia,
- szczeliny,
- zmiany degeneracyjne,
ujawniają się na obrazach jako różnorodne zmiany w sygnale oraz morfologii, co sprzyja szybkiemu i precyzyjnemu postawieniu diagnozy. W przypadku uszkodzenia łąkotki, rezonans ułatwia określenie zarówno typu uszkodzenia, jak i jego lokalizacji, na przykład:
- róg przedni,
- róg tylny.
Dzięki tym informacjom lekarze są w stanie podejmować odpowiednie decyzje dotyczące dalszego leczenia pacjenta. Ponadto badanie pozwala ocenić także inne struktury stawu kolanowego, takie jak więzadła, co przyczynia się do uzyskania pełniejszego obrazu stanu zdrowia.
Analiza uzyskanych obrazów jest kluczowym elementem w ocenie różnych rodzajów uszkodzeń, takich jak:
- podłużne,
- poprzeczne,
- skośne.
Takie informacje są niezbędne dla skutecznej diagnozy oraz planowania odpowiednich kroków w leczeniu pacjentów.
Co pokazuje obraz rezonansu w kontekście uszkodzonej łąkotki?
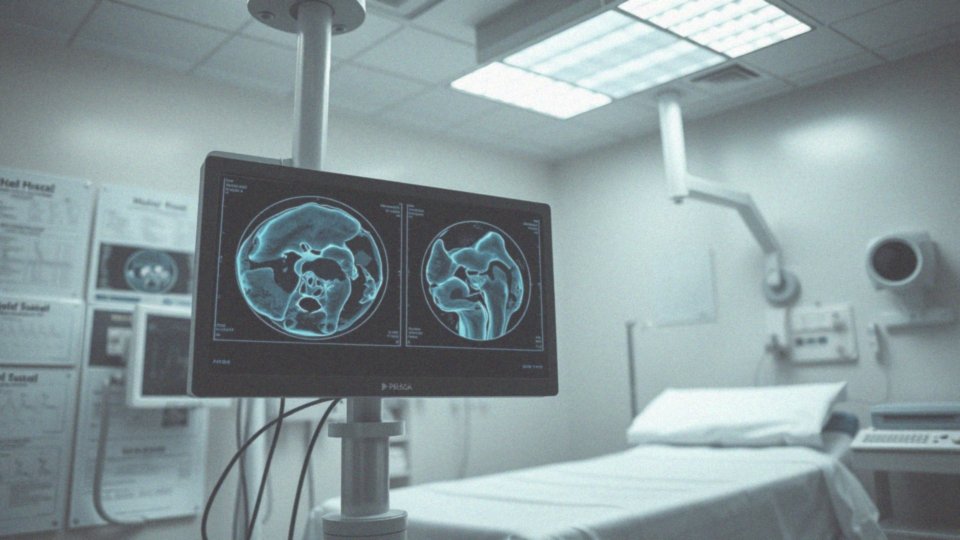
Obrazowanie za pomocą rezonansu magnetycznego dostarcza cennych informacji na temat uszkodzeń łąkotki. Na takiej fotografii można zauważyć:
- szczeliny, które sugerują wystąpienie pęknięć w tym elemencie stawu,
- przemieszczenia lub ekstruzje łąkotki, które stanowią mocne dowody na poważne problemy w obrębie stawu,
- zmiany przypominające rączkę od wiadra, typowe dla poważnych urazów,
- degeneracyjne zmiany, takie jak ścieńczenie łąkotki oraz nierówności jej powierzchni.
Te zmiany znacząco wpływają na prawidłowe funkcjonowanie kolana. Dodatkowo, warto zwrócić uwagę na torbiele okołłąkotkowe oraz obrzęk szpiku kostnego, które mogą sugerować istniejące patologiczne zmiany. Obrazowanie MR pozwala na precyzyjną ocenę stopnia uszkodzenia, co umożliwia jego klasyfikację w skali Outerbridge’a. Taka analiza jest niezwykle istotna dla skutecznego planowania dalszego leczenia i rehabilitacji pacjenta.
Jakie są objawy uszkodzenia łąkotki?
Objawy uszkodzenia łąkotki mogą się różnić w zależności od rodzaju oraz lokalizacji kontuzji. Przede wszystkim pacjenci często skarżą się na ból kolana, który zazwyczaj koncentruje się po bokach uszkodzonej łąkotki, niezależnie od tego, czy jest to łąkotka przyśrodkowa, czy boczna. Ta dolegliwość zazwyczaj nasila się podczas aktywności fizycznej.
Wiele osób zauważa również:
- obrzęk,
- uczucie sztywności w obrębie stawu,
- ograniczenie ruchomości,
- trudności w pełnym wyproście czy zgięciu kolana,
- uczucie przeskakiwania w stawie.
W niektórych przypadkach ruchomość kolana może być wręcz zablokowana, co ma znaczący wpływ na jego funkcjonowanie. Ponadto, inne objawy mogą obejmować:
- osłabienie mięśni,
- różnorodne dźwięki, takie jak trzaski czy chrupania, które pojawiają się podczas ruchu stawu.
Należy mieć na uwadze, że niektóre uszkodzenia łąkotki mogą nie generować żadnych dolegliwości, lub objawy mogą być jedynie łagodne. Ponieważ symptomy te mogą przypominać inne problemy ze stawami, precyzyjna diagnostyka jest kluczowa.
Jakie są różnice między uszkodzeniem łąkotki 1-2 stopnia a 3 stopnia?
Uszkodzenia łąkotki można podzielić na trzy stopnie, z których każdy ma swoje charakterystyczne objawy oraz różną intensywność dolegliwości:
- Pierwszy stopień to niewielkie zmiany w strukturze łąkotki, które z reguły nie wywołują żadnych dolegliwości, czasami może pojawić się jedynie drobny ból kolana, jednak w większości przypadków pacjenci nie doświadczają poważnych trudności w codziennym funkcjonowaniu.
- Drugi stopień to częściowe pęknięcia, które mogą wiązać się z bardziej wyraźnym bólem oraz obrzękiem, w tym przypadku pacjenci mogą zauważyć lekkie ograniczenie ruchomości w stawie, co utrudnia wykonywanie niektórych ćwiczeń i codziennych aktywności.
- Trzeci stopień to pełne pęknięcie łąkotki, które prowadzi do intensywnego bólu, wyraźnego obrzęku oraz znacznego ograniczenia ruchu, osoby z tym rodzajem uszkodzenia mogą doświadczać przeskakiwania lub blokady w stawie, co zdecydowanie wpływa na ich komfort.
W tej sytuacji leczenie operacyjne jest zazwyczaj konieczne. Uszkodzenia pierwszego i drugiego stopnia można traktować w sposób zachowawczy, co często obejmuje terapię fizyczną oraz rehabilitację. Zrozumienie tych różnic ma kluczowe znaczenie dla efektywnego podejścia do leczenia uszkodzeń łąkotki.
Co to jest uszkodzenie łąkotki 3 stopnia i jakie wymaga leczenie?
Uszkodzenie łąkotki trzeciego stopnia to poważny problem zdrowotny, który wiąże się z całkowitym pęknięciem tej struktury, skutkując jej utratą funkcji w stawie kolanowym. Osoby dotknięte tym schorzeniem często doświadczają:
- intensywnego bólu,
- obrzęku,
- ograniczonej ruchomości,
- uczucia przeskakiwania,
- blokady w stawie.
Takie uszkodzenia zwykle wymagają operacyjnej interwencji. Podejście do leczenia uszkodzeń trzeciego stopnia może różnić się w zależności od specyfiki urazu. Jeśli pęknięcie jest świeże i zlokalizowane w dobrze ukrwionej części łąkotki, lekarz może postanowić o artroskopowym szyciu łąkotki. W przeciwnym wypadku, najczęściej wykonuje się częściową meniscektomię, czyli usunięcie uszkodzonej części łąkotki. W wyjątkowych okolicznościach specjaliści mogą rozważyć także przeszczep łąkotki.
Rehabilitacja po operacji jest niezwykle istotna w procesie powrotu do zdrowia. Systematyczne ćwiczenia oraz terapia fizyczna są kluczowe dla odzyskania pełnej funkcji kolana i umożliwiają pacjentowi powrót do sportowych aktywności. Właściwe postępowanie po zabiegu jest fundamentalne dla osiągnięcia trwałych efektów leczenia i zminimalizowania ryzyka ponownego uszkodzenia stawu.
Jakie metody leczenia istnieją dla uszkodzeń łąkotek?
Leczenie uszkodzeń łąkotek opiera się na dwóch głównych podejściach: metodach zachowawczych i operacyjnych. Wybór odpowiedniej strategii uzależniony jest od rodzaju oraz stopnia uszkodzenia, a także od wieku i aktywności pacjenta.
W przypadku łagodnych kontuzji często stosuje się leczenie nieinwazyjne, które obejmuje:
- odpoczynek,
- ograniczenie obciążania kolana,
- użycie lodu,
- kompresję,
- uniesienie – znane jako zasada RICE.
Dodatkowo warto rozważyć leki przeciwbólowe i przeciwzapalne oraz właściwą fizjoterapię, która koncentruje się na wzmacnianiu mięśni i poprawie ruchomości stawu.
Jeżeli terapie zachowawcze nie dają oczekiwanych rezultatów lub uszkodzenia są poważniejsze, specjaliści mogą zasugerować leczenie operacyjne. Wśród dostępnych procedur znajdują się:
- artroskopowe szycie łąkotki,
- częściowa lub całkowita meniscektomia,
- przeszczep łąkotki.
Artroskopia kolana to nowoczesna, mało inwazyjna technika, która przyspiesza proces powrotu do zdrowia. Bez względu na wybraną metodę, rehabilitacja po operacji odgrywa kluczową rolę. Program rehabilitacyjny jest dostosowywany indywidualnie i obejmuje specjalnie dobrane ćwiczenia, które wspierają powrót do pełnej funkcji kolana. Intensywność oraz zakres rehabilitacji są dostosowywane do konkretnych potrzeb pacjenta. Dzięki temu zwiększają się szanse na pełną rekonwalescencję oraz minimalizację ryzyka nawrotu kontuzji.
W jaki sposób artroskopia może pomóc w leczeniu uszkodzeń łąkotki?
Artroskopia to innowacyjna, mało inwazyjna technika chirurgiczna, która znajduje zastosowanie w leczeniu uszkodzeń łąkotki. Dzięki tej metodzie możliwe jest precyzyjne zdiagnozowanie schorzenia poprzez wprowadzenie artroskopu do kolana. To narzędzie pozwala chirurgowi na ocenę stanu łąkotki oraz innych elementów, takich jak w więzadła.
W trakcie zabiegu lekarz ma możliwość:
- usunięcia uszkodzonej części łąkotki, znanego jako meniscektomia,
- zszycia pęknięć, co przyczynia się do odbudowy jej funkcji.
Jedną z istotnych zalet artroskopii jest mniejszy ból po operacji, co sprzyja szybszemu powrotowi do normalnych aktywności. Dzięki mniejszym nacięciom, ryzyko wystąpienia powikłań jest znacznie zredukowane, a czas rekonwalescencji krótszy niż w przypadku tradycyjnych zabiegów.
Co więcej, artroskopia umożliwia przeprowadzenie dodatkowych procedur naprawczych, co pozwala na holistyczne podejście do problemów z kolanem i przywrócenie pełnej funkcji stawu. Rehabilitacja po artroskopii odgrywa kluczową rolę w procesie zdrowienia. Zazwyczaj obejmuje zestaw ćwiczeń mających na celu wzmocnienie oraz poprawę ruchomości. Taki program przyspiesza regenerację i umożliwia pacjentom szybki powrót do aktywności fizycznej.
Dzięki artroskopii, osoby z uszkodzeniami łąkotki mają znacznie większe szanse na skuteczną rehabilitację oraz poprawę jakości życia, co czyni tę metodę optymalnym wyborem w leczeniu tego rodzaju schorzeń.
Jak przebiega rehabilitacja po uszkodzeniu łąkotki?
Rehabilitacja po uszkodzeniu łąkotki odgrywa kluczową rolę w przywracaniu pełnej sprawności. Ten proces obejmuje szereg etapów oraz zastosowanie różnych technik. Na wstępie istotne jest, aby skoncentrować się na:
- redukcji bólu i obrzęku,
- odpowiednim leczeniu farmakologicznym oraz fizjoterapeutycznym,
- angażowaniu się w ćwiczenia izometryczne, które wspierają rozwój mięśni,
- poprawie zakresu ruchomości poprzez pracę nad elastycznością oraz mobilnością kolana,
- stosowaniu ćwiczeń zarówno w zamkniętym, jak i otwartym łańcuchu kinematycznym.
Dzięki nim pacjenci nie tylko rozwijają propriocepcję, ale również stabilizują staw. Warto także wprowadzić ćwiczenia stabilizacyjne, które skupiają się na wzmacnianiu mięśni otaczających kolano, takich jak mięsień czworogłowy oraz grupa kulszowo-goleniowa. W dalszej części rehabilitacji celem jest:
- zwiększenie siły,
- koordynacji,
- wytrzymałości pacjenta.
To bardzo ważny krok, który przygotowuje do powrotu do sportu lub innej formy aktywności fizycznej, uwzględniając indywidualne postępy. Kluczowe jest dostosowanie programu rehabilitacyjnego do specyfiki i tempa leczenia. Bliska współpraca z fizjoterapeutą przyczynia się do efektywności całego procesu. Dzięki systematycznym ćwiczeniom oraz skutecznym technikom rehabilitacyjnym, pacjenci mają szansę na szybki powrót do aktywności, co z kolei redukuje ryzyko nawrotu kontuzji.
Jakie są konsekwencje nieleczonego uszkodzenia łąkotki?
Nieleczone uszkodzenie łąkotki może prowadzić do wielu poważnych problemów zdrowotnych. Osoby dotknięte tym schorzeniem często cierpią z powodu:
- przewlekłego bólu,
- obrzęku kolana,
- ograniczonej ruchomości stawu,
- uczucia niestabilności,
- sporadycznych blokad kolana.
Te objawy w znacznym stopniu obniżają jakość życia. Długotrwałe obciążenie uszkodzonego stawu sprzyja rozwojowi zmian degeneracyjnych, co prowadzi do:
- zniszczenia chrząstki stawowej,
- formowania osteofitów,
- zwężania przestrzeni stawowej,
- zwiększenia ryzyka wystąpienia choroby zwyrodnieniowej kolana.
W najcięższych przypadkach pacjenci mogą wymagać endoprotezy stawu kolanowego, co wiąże się z poważną operacją. Uszkodzenie łąkotki ma również negatywny wpływ na ogólną wydolność kolana oraz jego funkcje. Często towarzyszy mu niewydolność więzadła krzyżowego przedniego, co pogarsza sytuację zdrowotną. Dlatego tak ważne są medyczna interwencja oraz rehabilitacja, które mogą skutecznie zapobiegać poważnym konsekwencjom i pomagają w przywróceniu sprawności nóg pacjentów.
Jakie zmiany zwyrodnieniowe można zauważyć w strukturze łąkotki?
W łąkotce zachodzą różnorodne zmiany degeneracyjne, które mają istotny wpływ na jej funkcjonowanie. To z kolei prowadzi do odczuwania bólu w kolanie oraz ograniczeń w zakresie ruchu. Jednym z kluczowych problemów jest ścięńczenie łąkotki, skutkujące znacznym zmniejszeniem jej elastyczności i sprężystości. Na przykład, w tkance można zauważyć zmiany morfologiczne, takie jak:
- nierówności powierzchni,
- fragmentacja tkanek.
Dodatkowo, trwająca degeneracja często wiąże się z pojawieniem się:
- pęknięć,
- rozwarstwień,
- torbieli okołołąkotkowych.
Te zmiany łatwo dostrzec podczas badań obrazowych, jak rezonans magnetyczny kolana, które mogą także ujawnić zmiany w sąsiednich strukturach, w tym chrząstkach stawowych czy kości podchrzęstnej. W rezultacie te degeneracyjne zmiany mogą wywoływać stany zapalne, co potęguje odczucie bólu i wpływa na obniżenie jakości życia pacjentów. Ponadto, warto mieć na uwadze, że uszkodzenia łąkotki, szczególnie te związane z procesami degeneracyjnymi, mogą prowadzić do poważniejszych problemów zdrowotnych, w tym rozwoju chorób zwyrodnieniowych stawów.
Jak przebiega postępowanie po wykonaniu artroskopii kolana?
Postępowanie po artroskopii kolana ma kluczowe znaczenie dla skutecznego gojenia i powrotu do pełnej sprawności stawu. Tuż po zabiegu pacjent zakłada opatrunek uciskowy, a stosowanie lodu na kolano przyczynia się do łagodzenia bólu oraz redukcji obrzęków. Interesujące jest to, że już w ciągu pierwszego dnia po operacji można zacząć delikatnie obciążać kończynę. To istotny krok do szybkiej rehabilitacji.
Proces rekonwalescencji jest etapowy, a jego celem jest przywrócenie maksymalnego zakresu ruchu i siły mięśniowej. Na początku warto koncentrować się na umiarkowanych ruchach stawu, co sprzyja zmniejszaniu obrzęków oraz bólu. Postępy w rehabilitacji zazwyczaj dokonują się stopniowo.
Kluczowe są ćwiczenia stabilizacyjne, które wyraźnie wpływają na funkcjonowanie kolana. Również intensywność rehabilitacji powinna być dostosowana do potrzeb konkretnego pacjenta oraz wskazówek lekarzy i fizjoterapeutów. Ważne jest, aby unikać nadmiernego obciążania kolana w trakcie rekonwalescencji, co pozwoli zredukować ryzyko powikłań i wspomoże proces gojenia.
Regularne wizyty u fizjoterapeuty są nieocenione, gdyż monitorowanie postępów odgrywa kluczową rolę w efektywności rehabilitacji. Dzięki odpowiednim działaniom pacjenci mogą wkrótce wrócić do pełnej aktywności fizycznej, co znacząco poprawia ich jakość życia.